Vairāk nekā tikai asiņu taupīšana
Asinis trūkst, un tās ir dārgas. Turklāt jaunākajos pētījumos konstatēts, ka asins pārliešana ir riska faktors lielākam nāves gadījumu skaitam slimnīcā un virknei veselības sarežģījumu.
Ņemot vērā šos apsvērumus un spēkā esošās pamatnostādnes un pierādījumus, Frankfurtes Universitātes Medicīnas centrā ir ieviesta pacientu asiņu pārvaldība. Trīs galveno pasākumu mērķis ir optimizēt donoru asiņu pārliešanas izmantošanu:
1. Augsta riska pacientu īpaša iepriekšēja sagatavošana pirms ķirurģiskām procedūrām
2. Asiņu zuduma samazināšana operācijas laikā un pēc tās
3. Standartizēts tests, lai noskaidrotu, vai asins pārliešana ir faktiski pamatota
Sarkano asinsķermenīšu (RBC) koncentrāta pārliešanas ierastā prakse dažādās pasaules vietās ir ļoti atšķirīga. Ar vairāk nekā 50 pārlietiem RBC koncentrātiem uz 1000 iedzīvotājiem Vācija ieņem pirmo vietu ne tikai Eiropā, bet arī visā pasaulē (salīdzinājumam: Austrālijā šis skaitlis ir 36, Nīderlandē — 34, Norvēģijā — 42, Lielbritānijā — 36, Šveicē — 41).1,2 Taču, tā kā situācija medicīnas un sociālajā jomā mainās, asins krājumi asins bankās kļūst arvien grūtāk pieejami. Ļoti daudzsološa pieeja risinājuma meklēšanā ir starpdisciplināra pacienta asiņu pārvaldības (PAP) koncepcija, kuras īstenošanu veicina3 Pasaules Veselības organizācija (PVO) un kura attēlota tālāk.
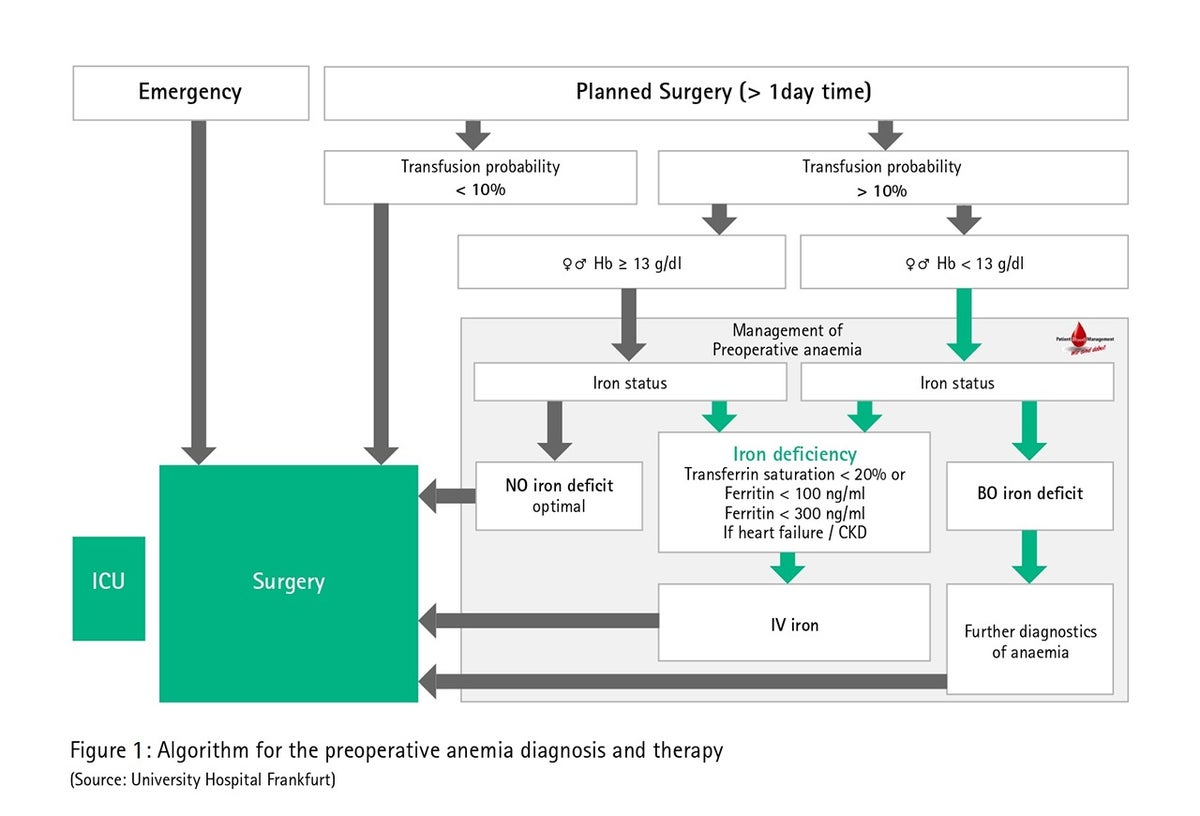
Pirmsoperatīvās anēmijas diagnostika un ārstēšana
Saskaņā ar PVO kritērijiem anēmija ir tad, ja hemoglobīna vērtība nokrītas zem 12 g/dl sievietēm un zem 13 g/dl vīriešiem. Musallam et al. ziņo par 30 % pirmsoperatīvās anēmijas izplatību visā vecuma grupā, kurā ietilpst 227 425 hospitalizēti pacienti.4 Slimnīcā pirmsoperatīvā anēmija ir viens no spēcīgākajiem faktoriem, kas paredz RBC koncentrāta ievadīšanu operācijas laikā vai pēc tās. Turklāt pirmsoperatīvā anēmija ir klasificējama arī kā atsevišķs un neatkarīgs pēcoperatīvo komplikāciju rašanās un augstākas pēcoperatīvās mirstības riska faktors.4 Principā, kad vien iespējams, anēmija ir jānovērš pirms operācijas, bet nesteidzamas procedūras jāatliek līdz brīdim, kad ir pabeigta attiecīgā anēmijas ārstēšana.6 Lielbritānijā veiktā pētījumā atklāja, ka pirmsoperatīvās anēmijas novēršana, cieši sadarbojoties ar ģimenes ārstiem, ļāva samazināt pirmsoperatīvās anēmijas izplatību no 26 % līdz 10% operācijas dienā, kā arī donoru asins pārliešanas operācijas laikā risku par vairāk nekā uz pusi, proti, no 26 % līdz 13 %6
Vācijā ikdienas situācijās intravenozās dzelzs terapijas izmaksas, ambulatoro pacientu aprūpes nodalīšana no stacionārās aprūpes, kā arī potenciāla procedūru atlikšana ir apsvērumi, ko diskusijās bieži min kā pretargumentus pirmsoperatīvās anēmijas ārstēšanai. Salīdzinot ar donoru asins pārliešanu un neņemot vērā izmaksas un budžeta jautājumus, pirmsoperatīvās anēmijas ārstēšana var būt noderīga arī pašiem pacientiem (mazāk ar pārliešanu saistītu risku un blakņu, labāks atlabšanas process), slimnīcai (pacientu piesaistīšana un mārketings) un arī plašākai sabiedrībai (asins bankā esošo asiņu nepietiekamība, ātrāka rehabilitācija). 1. att. parādīts pirmsoperatīvās anēmijas diagnozes un terapijas algoritms, par piemēru izmantojot Frankfurtes Universitātes Medicīnas centru.
Nevajadzīgu asiņu zudumu samazinājums un ķermeņa rezervju aizsardzība
Perioperatīvā asins paraugu ņemšana un procedūru intervences var izraisīt jatrogēno anēmiju.7 Tādējādi ik nedēļu intensīvās aprūpes pacientiem asinsanalīžu dēļ vien var rasties līdz 600 ml asiņu zudums.8 Pašreizējās augstās aplēses liecina, ka gadā rietumu pasaulē vien tiek zaudēts 25 miljoni litru asiņu, ņemot vērā spēkā esošos laboratoriju asins paraugu ņemšanas standartus, un tā rezultātā neizbēgami rodas slimnīcā iegūta anēmija.9 Mazo asins paraugu ņemšanas caurulīšu izmēru samazināšana un stingras ikdienas indikācijas var būtiski samazināt paraugu apjomus un nevajadzīgus asiņu zudumus, vienlaikus neradot negatīvu ietekmi uz diagnostikas kvalitāti.10
Mehanizēta automātiska pārliešana (MAT)
Tehniskiem palīglīdzekļiem, piemēram, mehanizētai automātiskai pārliešanai, ir svarīga nozīme gan operācijas laikā, gan pēc tās. Sākot ar aptuveniem asiņu zudumiem operācijas laikā 0,5–1 litra apmērā, asiņu, ko zaudē operācijas laikā, sagatavošana uzskatāma par pamatotu, jo ir pierādīts, ka tas samazina nepieciešamību izmantot donoru asins bankas.11 Tāpat jāapsver MAT izmantošana pacientiem ar audzēju pēc iepriekšējas apstarošanas, lai aizstātu operācijas laikā zaudēto asiņu daudzumu12, vai arī īpašu leikocītu skaitu samazinošu filtru izmantošana13.
Antikoagulantu perioperatīvā pārvaldība
Aptuveni 1–3% iedzīvotāju pastāvīgi saņem antikoagulantus, lai novērstu arteriālus un venozus tromboembolismus, vai arī pēc šuntēšanas procedūras. Atkarībā no indikācijām šeit var izmantot heparīnus, (tiešas iedarbības) perorālos antikoagulantus vai trombocītu agregācijas inhibitorus. Rūpīgi neapsverot medikamentu lietošanu līdz pat operācijas dienai, var rasties ļoti augsts asinsizplūdumu risks. Taču parasti agrīna zāļu lietošanas pārtraukšana būtu vienlīdz bezatbildīga rīcība, jo pretējā gadījumā var rasties tromboembolismi vai stentu aizsērēšanās. Ņemot vērā visu iepriekšminēto, ir jāizvirza vietējie standarti, kā rīkoties ar antikoagulantiem perioperatīvā režīmā, piemēram, pacientu asiņu pārvaldības projekta ietvaros.
Agrīnā individuālo risku nodalīšanā, piem., anestēzijas gadījumiem ambulatorajā klīnikā, ir jāapsver šādi faktori: indikācijas antikoagulācijai — trombozes un asinsizplūdumu riska profils, blakusslimības (nieres, aknas, kaulu smadzenes), papildu medikamenti (trombocītu agregācijas inhibitori, nesteroīdi pretreimatisma līdzekļi), operācijas neatliekamība, reģionālā anestēzija, asinsizplūdumu risks, ko rada plānotā operācija (zems/vidējs/augsts) un antikoagulantu maiņa (pāreja/maiņa).14
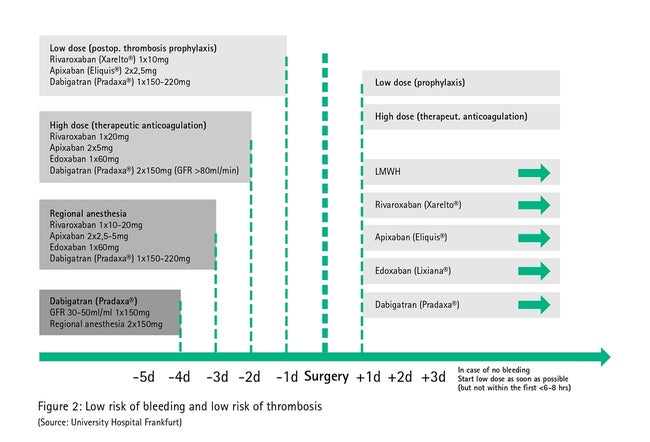
2. att. atspoguļota tieša perorālo antikoagulantu pārvaldība mazas asiņošanas procedūrās (tajās, kurās ķirurģiskā asiņošana notiek reti vai kurās to ir viegli kontrolēt lokalizācijas dēļ, piem., zobārstniecībā, dermatoloģijā). Šajā gadījumā īsā pussabrukšanas perioda dēļ parasti nav nepieciešama mehanizētā automātiskā pārliešana perioperatīvajā fāzē, tā kā nepieciešamo terapijas pārtraukumu var panākt, vienkārši apturot to pirms operācijas.
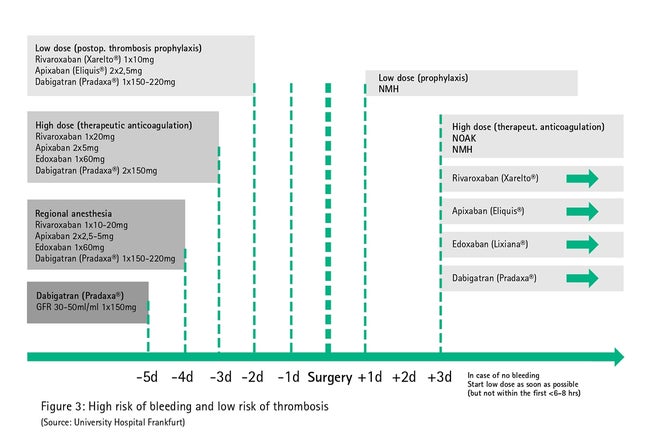
Tā kā dažādās blakusslimības (piem., nieru un aknu darbības traucējumi) un papildu medikamenti (piem., papildus lietotie antikoagulanti) var būt saistīti ar attiecīgo hemorāģisko tendenci par spīti divkārtīgam pussabrukšanas perioda pārtraukumam terapijā, antikoagulantu terapija ar tiešas iedarbības perorāliem antikoagulantiem ir jāaptur agrīni (pieckārtīgs pussabrukšanas periods, 3. att.) procedūrās, kurās asiņošanas risks ir augsts un nevar izslēgt klīniski nozīmīgu asiņošanu (lielas operācijas vēdera dobumā, lielo asinsvadu operācijas, lielas ortopēdiskas operācijas, lielas krūšu kurvja operācijas, nesaspiežamo asinsvadu caurduršana).
Koagulācijas pārvaldība operācijas laikā
Atbilstoša un rūpīga ķirurģiskās asiņošanas kontrole ir profilakses un efektīvas perioperatīvās asiņošanas ārstēšanas pamatā. Turklāt vienkārši fizioloģiskie stāvokļi, piem., pH>7,1, jonizētais kalcijs > 1,2 mmol/L un temperatūra > 36 °C, ir optimālas asinsreces (hemostāzes) galvenie priekšnosacījumi.15 Ja pastāv visniecīgākās aizdomas par hiperfibrinolīzi, ir jāuzsāk, piemēram, hiperfibrinolītisko novēršanas medikamentu terapija ar traneksamisko skābi.16 Taču šūnu (primāro) hemostāzi var uzlabot, piemēram, ar vazopresīna analogiem (desmopresīns).17 Jebkādai citai turpmākai terapijai ir jābalstās uz šo pamata terapiju, kurā jo īpaši uz algoritma balstīta asiņošanas pacientu terapija ļauj nodrošināt efektīvu un ekonomisku pārvaldību. Koagulopātijas primārajam mērķim ir jābūt problēmas kauzālā terapija, nevis simptomātiska terapija ar donor asiņu aizstāšanu.
Pārliešanas prakses dažādība un ar pārliešanu saistītā imunomodulācija
Pārliešanas prakse, jo īpaši saistībā ar RBC koncentrāta ievadīšanu, lielā mērā atšķiras dažādās valstīs un slimnīcās, kas ļauj secināt, ka pastāv neskaidrības attiecībā uz piemērotām indikācijām un ka, iespējams, tiek pārlieti nevajadzīgi alogēni asins produkti. 2,18 Ierasto pārliešanas prakšu lielā dažādība ir ļoti pārsteidzoša, sevišķi tāpēc, ka Vācijā ar Vācijas Medicīnas biedrības pārnozaru pamatnostādnēm12 ir ieviestas skaidras rekomendācijas, kā rīkoties ar asins produktiem. Tajās ir ieteikts ņemt vērā pacienta hemoglobīna koncentrācijas kritērijus, kompensēšanas spēju un riska faktoru kritērijus.
Kas attiecas uz RBC koncentrāta potenciālajiem riskiem, ir zināma ar pārliešanu saistītā baktēriju, vīrusu, parazītu vai prionu pārnese, kā arī nevēlamas medikamentu iedarbības, kas nav imūnmediētas (piem., ar pārliešanu saistīta apjoma pārslodze, hipotermija, hiperkaliēmija, citrātu pārslodze, pārliešanas hemosideroze).19
Turklāt asins šūnu preparātu pārliešana, piemēram, “šķidro orgānu asiņu transplantācija”, nevis asinsgrupas saderīgums, recipienta organismam faktiski ir arī imunoloģisks izaicinājums. Imūnmediētie riski ir:
- Alerģiska reakcija uz pārliešanu
- Febrila nehemolītiska pārliešanas reakcija
- Ar pārliešanu saistīta akūta pulmonārā nepietiekamība
- Hemolītiska reakcija uz pārliešanu
- Ar pārliešanu saistīta transplantāta atgrūšanas slimība
- Ar pārliešanu saistīta imūnmodulācija
Klīniskajos pētījumos pēta ar pārliešanu saistītas imūnmodulācijas ilgtermiņa ietekmi. Visbeidzot, RBC koncentrāts — tāpat kā citi medikamenti ar būtisku blakņu spektru — ir ievadāms tikai racionāli un medicīniski indicētā veidā. Piemēram, izmantojot datorizētu prasību sistēmu alogēnam RBC koncentrātam ar ieprogrammētu lēmumu algoritmu, balstoties uz pamatnostādnēm un dokumentējot attiecīgo pārliešanas trigeri Stenfordā (ASV), RBC koncentrāta ievadīšanas gadījumu daļa, kas neatbilda pamatnostādnēm, samazinājās no 66 % līdz mazāk par 30 % laikposmā no 2009. līdz 2012. gadam visiem pārliešanas gadījumiem, un kopējais RBC koncentrāta daudzums — par 24 %.20
Secinājums
Galvenais multimodālu PAP mērķis ir pasargāt un stiprināt pacienta paša resursus. To var panākt, atpazīstot un ārstējot anēmiju, rūpīgi samazinot perioperatīvo asiņu zudumu, ierobežojot asins paraugu ņemšanu diagnostikas mērķiem, ieviešot uz pierādījumiem balstītas koagulācijas un asinsterapijas koncepcijas, kā arī racionāli un saskaņā ar pamatnostādnēm indicējot RBC koncentrātu. PAP ietekme uz Vācijas slimnīcām tiek zinātniski pētīta vairākos centros.21
Pacientu asiņu pārvaldība palīdz ietaupīt asinis
Pacientu asiņu pārvaldību (PAP) Frankfurtes Universitātes Medicīnas centrā ieviesa 2013. gada jūlijā, lai pasargātu un izmantotu pacienta paša asins resursus. Turklāt tagad vairāk nekā jebkad iepriekš operācijas laikā un pēc tās tiek veiktas asinis ietaupošas darbības: Organizēšanas laikā tiek nodrošināts, ka pacienta asinsrece notiek atbilstoši, un tiek sagatavotas asinis operācijas laikā zaudēto asiņu aizstāšanai. Par tās darbu slimnīca 2016. gadā saņēma Pacientu drošības balvu, ko reizi gadā pasniedz Pacientu drošības aktīvistu grupa. Eskulapa Akadēmija (Aesculap Academy) Tutlingenē (Tuttlingen) ir viens no balvas sponsoriem. Pacientu asiņu pārvaldība ļauj ārstiem samazināt asiņu pārliešanas vajadzības par desmit procentiem, tādējādi samazinot akūtu nieru bojājumu risku operētajai personai, kā arī saistītās izmaksas. Pētījumā, kurā iesaistījās 130 000 pacientu, ir pierādīti ieguvumi pacientiem. Jau tagad vairāk nekā 100 slimnīcu visā Vācijā strādā pie PAP koncepcijas ieviešanas.
Autori: Prof. Dr. med. Patriks Meiboms (Patrick Meybohm) un Prof. Dr. Dr. med. Kajs Zaharovskis (Kai Zacharowski)
Saziņa

References
1. Hofmann A, Ozawa S, Farrugia A, Farmer SL, Shander A: Economic considerations on transfusion medicine and patient blood management. Best Pract Res Clin Anaesthesiol 2013; 27: 59-68.
2. Van Der Poel CL, Janssen MP, Behr-Gross ME: The collection, testing and use of blood and blood components in Europe: 2008 Report. https://www.edqm.eu/en/blood-transfusion-reports-70.html (last accessed on 20/12/2014.
3. World Health Organization (WHO): The World Health Assembly. Resolution on availability, safety and quality of blood safety and quality of blood products (WHA 63.12) http://www.who.int/bloodsafety/transfusion_services/self_sufficiency/en/ (last accessed on 20/12/2014.
4. Musallam KM, Tamim HM, Richards T, et al.: Preoperative anaemia and postoperative outcomes in non-cardiac surgery: a retrospective cohort study. Lancet 2011; 378: 1396-407.
5. Goodnough LT, Maniatis A, Earnshaw P, et al.: Detection, evaluation, and management of preoperative anaemia in the elective orthopaedic surgical patient: NATA guidelines. Br J Anaesth 2011; 106: 13-22.
6. Kotze A, Carter LA, Scally AJ: Effect of a patient blood management programme on preoperative anaemia, transfusion rate, and outcome after primary hip or knee arthroplasty: a quality improvement cycle. Br J Anaesth 2012; 108: 943-52.
7. Qaseem A, Alguire P, Dallas P, et al.: Appropriate use of screening and diagnostic tests to foster high-value, cost-conscious care. Ann Intern Med 2012; 156: 147-9.
8. Koch CG, Reineks EZ, Tang AS, et al.: Contemporary bloodletting in cardiac surgical care. Ann Thorac Surg 2015; 99: 779-84.
9. Levi M: Twenty-five million liters of blood into the sewer. J Thromb Haemost 2014; 12: 1592.
10. Ranasinghe T, Freeman WD: 'ICU vampirism' - time for judicious blood draws in critically ill patients. Br J Haematol 2014; 164: 302-3.
11. Wang G, Bainbridge D, Martin J, Cheng D: The efficacy of an intraoperative cell saver during cardiac surgery: a meta-analysis of randomized trials. Anesth Analg 2009; 109: 320-30.
12. Vorstand der Bundesärztekammer auf Empfehlung des Wissenschaftlichen Beirats: Querschnitts-Leitlinien (BÄK) zur Therapie mit Blutkomponenten und Plasmaderivaten. 2014; 4. überarbeitete Auflage.
13. Catling S, Williams S, Freites O, Rees M, Davies C, Hopkins L: Use of a leucocyte filter to remove tumour cells from intra-operative cell salvage blood. Anaesthesia 2008; 63: 1332-8.
14. Giebl A, Gurtler K: [New oral anticoagulants in perioperative medicine]. Anaesthesist 2014; 63: 347-62; quiz 63-4.
15. Kozek-Langenecker SA, Afshari A, Albaladejo P, et al.: Management of severe perioperative bleeding: guidelines from the European Society of Anaesthesiology. Eur J Anaesthesiol 2013; 30: 270-382.
16. Crash- trial collaborators, Shakur H, Roberts I, et al.: Effects of tranexamic acid on death, vascular occlusive events, and blood transfusion in trauma patients with significant haemorrhage (CRASH-2): a randomised, placebo-controlled trial. Lancet 2010; 376: 23-32.
17. Weber CF, Dietrich W, Spannagl M, Hofstetter C, Jambor C: A point-of-care assessment of the effects of desmopressin on impaired platelet function using multiple electrode whole-blood aggregometry in patients after cardiac surgery. Anesth Analg 2010; 110: 702-7.
18. Gombotz H, Rehak PH, Shander A, Hofmann A: Blood use in elective surgery: the Austrian benchmark study. Transfusion 2007; 47: 1468-80.
19. Goodnough LT, Murphy MF: Do liberal blood transfusions cause more harm than good? BMJ 2014; 349: g6897.
20. Goodnough LT, Shieh L, Hadhazy E, Cheng N, Khari P, Maggio P: Improved blood utilization using real-time clinical decision support. Transfusion 2014; 54: 1358-65.
21. Meybohm P, Fischer D, Geisen C, et al.: Safety and effectiveness of a Patient Blood Management (PBM) Program in Surgical Patients - The study design for a multi-centre prospective epidemiological non-inferiority trial. BMC Health Services Research 2014; 14: 576.